Οι ασθένειες των εξωτερικών γεννητικών οργάνων είναι η πιο κοινή, επιθετική παθολογία σήμερα. Για παράδειγμα, η λοίμωξη από τον HPV είναι ασυμπτωματική για μεγάλο χρονικό διάστημα και μπορεί να έχει σοβαρές συνέπειες. Ορισμένα στελέχη του ιού μπορεί να οδηγήσουν σε καρκίνο του ορθού, του κόλπου και του τραχήλου. Ως εκ τούτου, είναι σημαντικό να κάνετε τη διάγνωση εγκαίρως και να ξεκινήσετε την κατάλληλη θεραπεία.
Τι είναι το HPV;
Ο ιός του ανθρώπινου θηλώματος είναι μια κοινή λοίμωξη του γεννητικού συστήματος. Αυτό το παθογόνο εμφανίζεται σχεδόν σε κάθε έκτο κάτοικο του πλανήτη. Όταν μολυνθεί, το παθογόνο εισέρχεται στα επιθηλιακά κύτταρα και διακόπτει τη διαδικασία διαίρεσης, η οποία ενεργοποιεί την ανάπτυξη διαφόρων ασθενειών. Τις περισσότερες φορές ο ιός μολύνει τα όργανα του ουροποιητικού συστήματος, την ανορθική περιοχή. Ασθένειες που εμφανίζονται κατά τη διάρκεια της λοίμωξης από τον HPV:
- Ο σχηματισμός κονδυλωμάτων των γεννητικών οργάνων.
- Ανάπτυξη αναπνευστικής θηλωμάτωσης.
- Βλάβη στα γεννητικά όργανα με την ανάπτυξη μιας διαδικασίας όγκου.
Σχεδόν το 70% του πληθυσμού είναι φορείς του παθογόνου χωρίς κλινικές εκδηλώσεις της νόσου. Η εκ νέου μόλυνση είναι επίσης δυνατή κατά τη διάρκεια της ζωής. Διότι δεν θα αναπτύξουν αντοχή σε όλους τους ανθρώπους που είχαν μολύνσεις από ιό θηλώματος.
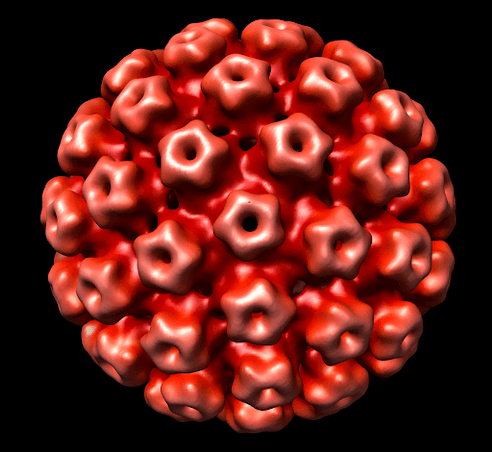
Τύποι HPV
Επί του παρόντος, είναι γνωστοί περισσότεροι από 100 τύποι HPV. Μερικά από αυτά είναι σχετικά ασφαλή για την ανθρώπινη υγεία, ενώ άλλα μπορούν να ενεργοποιήσουν την ανάπτυξη της ογκολογικής διαδικασίας. Τα περισσότερα κλινικά σημεία της νόσου δεν εμφανίζονται στα αρχικά στάδια. Συνήθως τα πρώτα συμπτώματα εμφανίζονται μετά από έκθεση σε προκλητικούς παράγοντες.
Σύμφωνα με την ογκολογική δραστηριότητα, αυτοί οι ιοί χωρίζονται στις ακόλουθες κατηγορίες:
- Υψηλός κίνδυνος ογκογόνων στελεχών (18, 16, 31, 33 κ. λπ. )
- Στελέχη χαμηλού ογκογόνου κινδύνου (6, 11, 32, 40-44, 72)
Τα στελέχη χαμηλού ογκογονικού ιού οδηγούν στην εμφάνιση κονδυλωμάτων και θηλωμάτων του δέρματος στην επιφάνεια του σώματος.
Υψηλά ογκογονικά στελέχη προκαλούν σχηματισμό κονδυλωμάτων των γεννητικών οργάνων στην αναγεννητική ζώνη, στην επιφάνεια του τραχήλου της γυναίκας και του πέους στους άνδρες.
Η μακροχρόνια έκθεση 16, 18, 31, 33 τύπων ιών στον οργανισμό μπορεί να οδηγήσει σε δυσπλασία του τραχήλου της μήτρας και σε μια πιο σοβαρή ασθένεια - τον καρκίνο του τραχήλου της μήτρας.
Ωστόσο, ακόμη και με την παρουσία του HPV στο σώμα με υψηλό κίνδυνο ογκογόνου νόσου, η ογκολογική παθολογία δεν αναπτύσσεται πάντα. Εάν απευθυνθείτε εγκαίρως σε έμπειρους γιατρούς για διαγνωστική και σωστά επιλεγμένη θεραπεία, δεν μπορείτε ποτέ να εκτεθείτε σε επικίνδυνες κλινικές εκδηλώσεις ανθρώπινου ιού θηλώματος.
Πώς μπορείτε να μολυνθείτε;
Οι γυναίκες και οι άνδρες μολύνονται εξίσου με αυτό το παθογόνο.
Η κύρια οδός μετάδοσης θεωρείται σεξουαλική. Συνήθως, ο HPV μολύνεται μετά την πρώτη σεξουαλική επαφή, αλλά διακρίνονται και άλλοι τρόποι μετάδοσης λοιμώξεων:
- Κατακόρυφος. Δηλαδή, ενώ διέρχεται από το κανάλι γέννησης μιας γυναίκας που έχει μολυνθεί με HPV, το νεογέννητο μπορεί να μολυνθεί.
- Αυτό-εμβολιασμός. Η μόλυνση (μετάδοση από το ένα μέρος του σώματος στο άλλο) είναι δυνατή κατά την αποτρίχωση ή το ξύρισμα.
- Επικοινωνία και νοικοκυριό. Ο ιός του ανθρώπινου θηλώματος παραμένει βιώσιμος στο περιβάλλον για κάποιο χρονικό διάστημα. Ως εκ τούτου, μπορούν να μολυνθούν αφού επισκεφθούν δημόσιους χώρους (λουτρό, γυμναστήριο, πισίνα).
- Επικοινωνία. Πιθανή μόλυνση μέσω της επιφάνειας του τραύματος στο δέρμα ή στους βλεννογόνους (εκδορές, πληγές, μώλωπες).
- Σεξουαλικά. Η πιο κοινή οδός μόλυνσης.
Ο καθένας μπορεί να πάρει ιογενή λοίμωξη. Για να λάβετε έγκαιρη διάγνωση, πρέπει να υποβληθείτε σε προληπτικές εξετάσεις με έναν γιατρό για να προσδιορίσετε τα πρώτα συμπτώματα της παθολογίας.
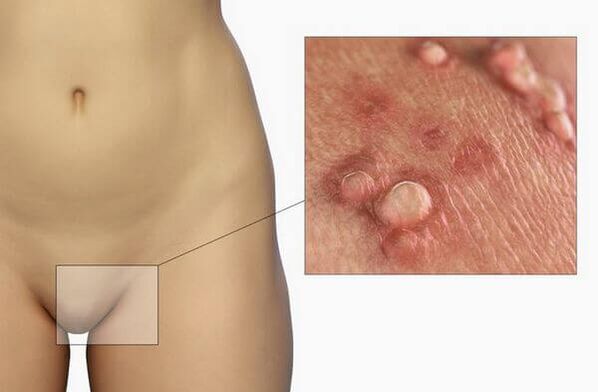
Οι κύριες εκδηλώσεις της λοίμωξης
Η παρουσία λοίμωξης από ιού θηλώματος δεν μπορεί να έχει κλινικές εκδηλώσεις για μεγάλο χρονικό διάστημα. Η περίοδος επώασης της νόσου μπορεί να διαρκέσει αρκετά χρόνια, κατά τη διάρκεια της οποίας ο ασθενής μπορεί να μολυνθεί με διάφορους τύπους του ιού. Σημάδια λοίμωξης από HPV μπορούν να παρατηρηθούν μόνο μετά από έκθεση σε παράγοντες που προκαλούν (ανοσοανεπάρκεια, υποθερμία, καταστάσεις άγχους). Στις περισσότερες περιπτώσεις, μετά από αυτή τη μόλυνση, η αυτοθεραπεία εμφανίζεται εντός 1-2 ετών, αλλά σε μερικούς ασθενείς η παθολογία γίνεται χρόνια.
Η ασθένεια μπορεί να εκδηλωθεί με τέτοιους σχηματισμούς:
- Κονδυλώματα των γεννητικών οργάνων (κονδυλώματα των γεννητικών οργάνων). Εξωτερικά, αυτές είναι οι θηλώδεις αναπτύξεις που έχουν παρόμοιο σχήμα με το κουνουπίδι ή μια χτένα. Είναι σάρκα ή ροζ και μπορούν να είναι μονό ή πολλαπλά. Μπορούν να σχηματιστούν οπουδήποτε, αλλά συνήθως βρίσκονται στο δέρμα και στα γεννητικά στρώματα. Οι σχηματισμοί χαρακτηρίζονται από χαμηλό ογκογονικό δυναμικό. Σπάνια μετατρέπονται σε κακοήθη νεοπλάσματα και συνήθως δεν προκαλούν δυσφορία στον ασθενή.
- Επίπεδα κονδυλώματα. Έχουν μια χαρακτηριστική δομή - δεν προεξέχουν πάνω από την επιφάνεια της βλεννογόνου μεμβράνης του προσβεβλημένου οργάνου. Τέτοιοι σχηματισμοί έχουν υψηλό ογκολογικό δυναμικό, και επομένως απαιτούν μια πιο διεξοδική διάγνωση. Συνήθως βρίσκεται στη βλεννογόνο μεμβράνη των τοιχωμάτων του κόλπου, της ουρήθρας, του τραχήλου. Απαιτείται βιοψία για τη διάγνωση του τύπου του κονδυλώματος.
- Δυσπλασία. Χαρακτηρίζεται από παραβίαση της διαφοροποιημένης δομής του ιστού. Συχνά υπάρχουν άτυπα κύτταρα που μπορούν να οδηγήσουν στην ανάπτυξη μιας ογκολογικής παθολογίας.
- Απαιτείται στενή παρακολούθηση και, εάν είναι απαραίτητο, χειρουργική διόρθωση.
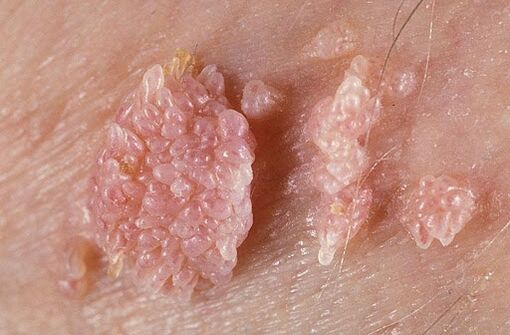
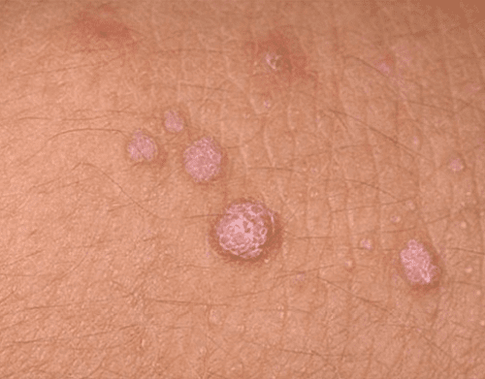
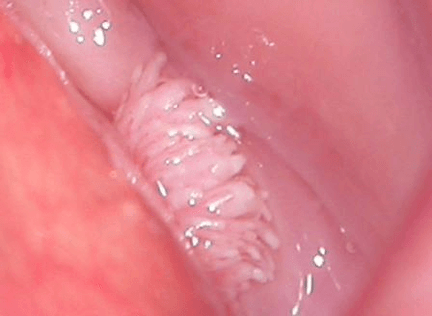
Κάθε μία από τις μορφές παθολογίας πρέπει να παρακολουθείται προσεκτικά από γιατρό. Για να μειωθεί ο κίνδυνος ανάπτυξης ογκολογικής διαδικασίας, συνιστάται η αφαίρεση τέτοιων αναπτύξεων στο δέρμα και στους βλεννογόνους.
Διάγνωση HPV
Είναι απαραίτητο να διαγνωστεί σταδιακά η παρουσία του HPV. Για τον σκοπό αυτό χρησιμοποιούνται διάφορες φυσικές, εργαστηριακές και οργανικές μελέτες.
- Εξέταση από γιατρό. Μπορεί να βοηθήσει στον εντοπισμό της παρουσίας κονδυλωμάτων. Εάν βρεθούν κονδυλώματα των γεννητικών οργάνων, ο τράχηλος πρέπει να εξεταστεί. Η ουρητηροσκόπηση είναι επίσης δυνατή.
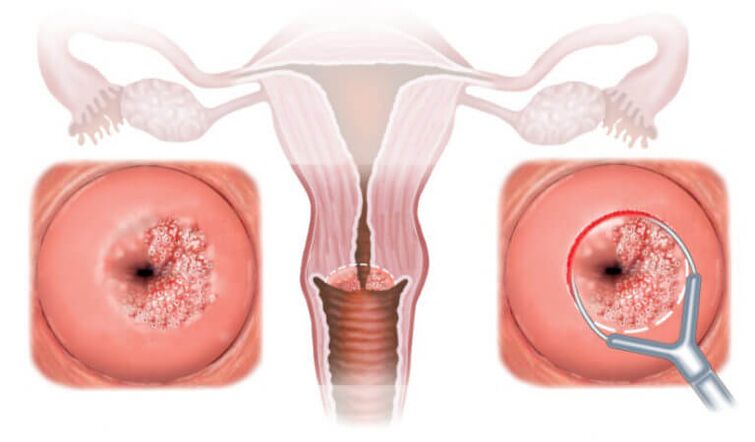
- Κολοσκόπηση. Πραγματοποιούνται ειδικές δοκιμές με διάλυμα οξικού οξέος και ιωδίου. Με τη βοήθειά τους, μπορείτε να προσδιορίσετε την παρουσία άτυπων κυττάρων, σημάδια λοίμωξης από HPV και καρκίνου του τραχήλου της μήτρας.
- Κυτταρολογική εξέταση. Τα τεστ Παπανικολάου λαμβάνονται στην αυχενική επένδυση. Αυτή είναι μια εξέταση διαλογής για την παρουσία προκαρκινικών αλλοιώσεων και καρκινικών κυττάρων στο τοίχωμα του κόλπου ή του τραχήλου της μήτρας.
Μια ιστολογική εξέταση ιστών μπορεί επίσης να γίνει για τον εντοπισμό σεξουαλικά μεταδιδόμενων ασθενειών, οι οποίες συχνά σχετίζονται με λοίμωξη από τον HPV. Η μέθοδος PCR έχει υψηλή διαγνωστική τιμή. Μπορεί να χρησιμοποιηθεί για τον εντοπισμό του στελέχους του HPV.
Θεραπεία HPV (ιός ανθρώπινου θηλώματος)
Είναι αδύνατο να αφαιρεθεί εντελώς ο ιός από το σώμα του ασθενούς. Ο γιατρός μπορεί να αντιμετωπίσει μόνο τις συνέπειες της ζωής του μολυσματικού παράγοντα. Ως γενική θεραπεία, μπορούν να χρησιμοποιηθούν συμπτωματικοί παράγοντες, αντιιικά φάρμακα και φάρμακα που διεγείρουν τις ανοσολογικές διαδικασίες.
Για την καταπολέμηση διαφορετικών τύπων κονδυλωμάτων των γεννητικών οργάνων, μπορούν να χρησιμοποιηθούν τα ακόλουθα:
- Cryodestruction, electrocoagulation, cautery με λέιζερ ή χημικά. Τέτοιες μέθοδοι είναι αποτελεσματικές για την απομάκρυνση των κονδυλωμάτων των γεννητικών οργάνων.
- Χρησιμοποιούνται ηλεκτροχειρουργικές μέθοδοι θεραπείας για την απομάκρυνση της πληγείσας περιοχής στην επιφάνεια του τραχήλου (δυσπλασία, κονδύλωμα).
Πρόληψη του HPV
Χρησιμοποιούνται διάφορες μέθοδοι για την πρόληψη της ανάπτυξης της νόσου. Τα πιο αποτελεσματικά είναι:
- Μονογαμικές σχέσεις. Έχετε σεξ μόνο με κάποιον στον οποίο είστε ο μόνος σεξουαλικός σύντροφος. Αυτή η μέθοδος θα σας προστατεύσει από όλες τις σεξουαλικά μεταδιδόμενες λοιμώξεις, συμπεριλαμβανομένου του HPV.
- Η χρήση αντισύλληψης φραγμού. Είναι απλό, προσιτό, αλλά όχι πάντα 100% αδιάβροχο. Ο ασθενής μπορεί να μολυνθεί από τον ιό ακόμα και αν το δέρμα που έχει υποστεί ζημιά έρθει σε επαφή με την περιοχή.
- Τακτικές εξετάσεις. Τα κορίτσια πρέπει να ελέγχονται τακτικά από γυναικολόγο. Αυτό θα σας επιτρέψει να εντοπίσετε τα πρώτα σημάδια της νόσου και να ξεκινήσετε τη θεραπεία εγκαίρως.
- Εμβολιασμός. Είναι μια αποτελεσματική και βολική προληπτική μέθοδος. Μπορούν να γίνουν εμβολιασμοί τόσο για άνδρες όσο και για γυναίκες. Ο πιο αποτελεσματικός εμβολιασμός χορηγείται πριν από τη σεξουαλική δραστηριότητα (επιτρέπεται η χρήση από την ηλικία των 9 ετών). Ή άτομα που είναι σεξουαλικά ενεργά χωρίς αντενδείξεις.
Εάν υποψιάζεστε την παρουσία λοίμωξης ή τις πρώτες εκδηλώσεις της νόσου, είναι σημαντικό να συμβουλευτείτε έναν γιατρό για ποιοτική διάγνωση και έγκαιρη θεραπεία.























